시신경 위축의 원인과 치료방법
시신경 위축이란 쉽게 말하면 시신경다발의 손상으로 시신경이 죽어 창백하게 보이는 것을 말합니다.
시신경은 한번 죽으면 되살릴 수가 없으므로 시신경이 서서히 죽어가는 질환을 조기에 발견하고 예방하는 것이 중요합니다.
그렇다면 어떤 질환들이 시신경위축을 일으키는지 알아보도록 하겠습니다.
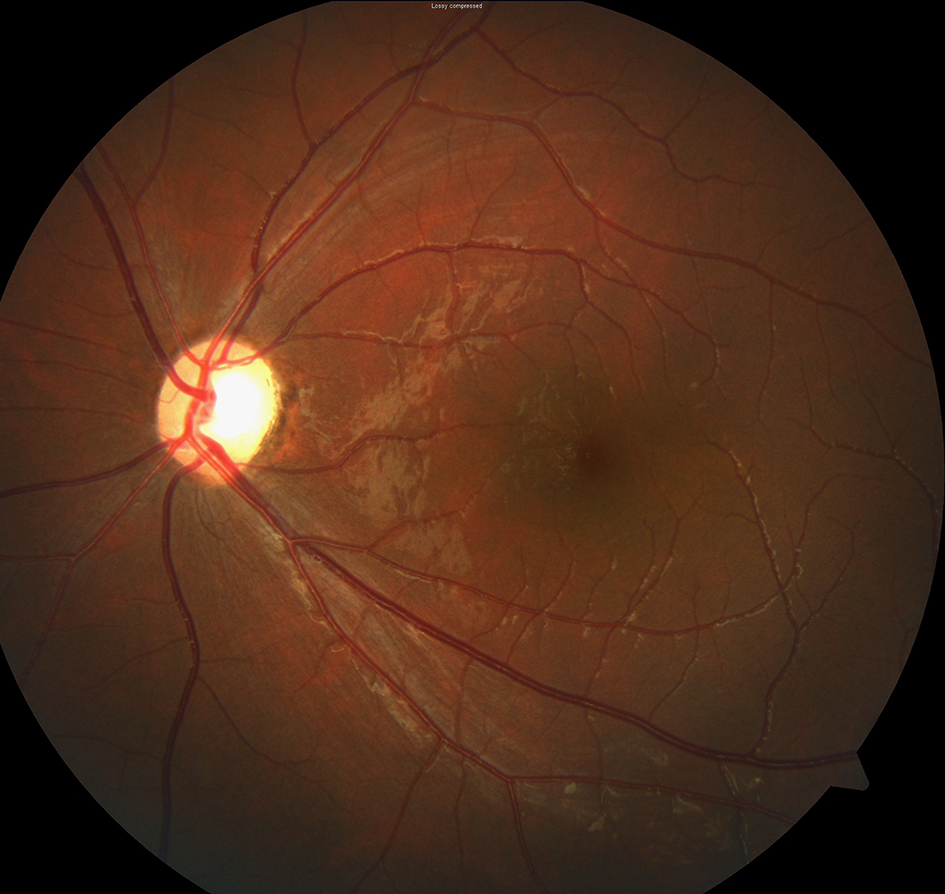
1. 이른둥이(미숙아)에게서 발견되는 시신경 위축
이른둥이에게서는 시신경 위축이 흔하게 발견됩니다. 백질연화증, 뇌실내 출혈 등으로 뇌가 손상을 받게되면 뇌의 시냅스를 거쳐 반대로 시신경에 까지 영향을 주게 되는데, 성인에게서는 주로 이러한 시냅스를 건너 역방향으로 영향으 주는 일이 잘 일어나지 않지만 미숙한 소아에게서 흔하게 나타날 수 있습니다. 즉 백질연화증, 수두증, 뇌실내 출혈 등으로 뇌가 손상받았던 경력이 있으면 시신경 위축은 흔하게 볼 수 있는 현상이며, 따로 치료가 필요하지 않습니다. 추후 더 진행하거나 하지도 않아 녹내장으로 가끔 오인되어 치료를 받는 경우도 있습니다. 즉 이른둥이에게서 발견되는 시신경 위축은 따로 치료가 필요하지도 않고 점점 더 진행하지도 않습니다.
2. 종양의 압박에 의한 시신경 위축
안와나 뇌쪽의 종양에 의하여 시신경이 눌려 시신경 위축이 올 수 있습니다. 시신경 자체에도 종양이 생길 수 있어, 특히 신경섬유종증 1형의 경우 시신경교종에 의하여 시신경이 압박되어 위축이 올 수 있습니다. 종양이 커지거나 점점 더 시신경을 압박할 때는 종양을 조기발견하고 방사선 치료를 하기도 하나 시신경교종에 의한 압박의 경우 종양을 제거하기가 힘들어 시신경 위축을 호전시키기 힘든 경우가 많습니다.
3. 약물에 의한 시신경 위축
약물, 독성물질의 복용 등으로 시신경 위축이 올 수 있는데, 대표적인 약물이 결핵약제인 에탐부톨입니다. 4-6개월간 장기간 복용 시에 시신경병증이 발생할 수 있으며, 리네졸리드 등의 항생제도 장기간 복용 시에 시신경 위축을 유발할 수 있습니다. 따라서, 상기 약물을 복용 시에는 정기검진을 통하여 시신경 손상을 미리 감지하고 해당 약제를 조기에 중단하는 방법 만이 시신경을 보존할 수 있는 유일한 방법입니다.

4. 시신경염 후에 발생한 시신경 위축
이전에 시신경염을 앓았다거나 다른 자가면역의 일종인 다발성 경화증 등을 앓고 난 후 시신경이 반복적으로 손상을 받았을 때 시신경 위축이 발생할 수 있습니다. 따라서, 반복적인 시신경염의 발생을 줄이기 위해 재발하는 시신경염의 경우 면역억제제를 조기에 쓰는 방법 등, 환자 개개인의 특성에 따라 맞춤 치료를 하여야 합니다.
5. 유전성질환에 의한 시신경 위축
여러 가지 유전성 질환에 의하여 시신경이 발생할 수 있습니다. 유전성 질환이라고는 하지만 태어날 때부터 시신경 위축을 가지고 있지 않으며, 학동기에 발병하는 경우도 있고, 청소년 혹은 성인 때 발병하는 경우도 있습니다. 몇몇의 질환은 서서히 시신경 위축이 진행하므로 정확한 유전자 검사를 통하여 확진을 하여 치료를 하는 것이 중요합니다.
1) 레베르 유전성 시신경병증 (Leber's Hereditary Optic Neuropathy)
레베르 유전성 시신경병증은 대개 10-30대 초반 정도에 단안의 아급성 시력저하가 시작되면서, 반대눈은 1년 안에 같은 방식으로 이환이 됩니다. 미토콘드리아 유전자의 돌연변이로 발생하며, m.11778G>A, m.14484T>C, m.3460G>A의 돌연변이가 약 90%이상을 차지합니다. 그 중m.14484T>C의 예후가 가장 좋아 시신경 위축이 있다고 하더라도 시력이 정상치까지 회복이 되는 경우도 있습니다. 치료는 조기에 이데베논을 복용할 수 있으나, 이미 시신경 위축이 진행된 경우는 효과가 미미합니다. 현재 유전자 치료 등의 연구가 활발하게 이루어지고 있습니다.
2) 우성 시신경위축 (Dominant Optic Atrophy)
우성 시신경 위축은 OPA1 유전자의 돌연변이로 발생하며, 대개 5-10세에 우연히 안과검진에서 발견이 되는 경우가 많습니다. 양얀이 대칭으로시신경 위축이 생기며, 아주 서서히 진행할 수 있습니다. 가족력이 있는 경우도 있고, 없는 경우도 있으며, 유전자 이상을 가지고 있더라도 병이 생기는 경우는 약 80% (penetrance) 정도로 알려져 있습니다. 우성 유전을 하여 해당 환자들은 약 50% 의 확률로 자식에게 같은 질환을 대물림 할 수 있습니다. 역시 이 질환도 이데베논을 시도해 볼 수 있으나, 효과가 큰 것 같지는 않습니다.
3) 보쉬분스트라샤프 시신경위축 증후군 (Bosch-Boonstra-Schaaf Optic Atrophy syndrome)
보쉬분스트라샤프 시신경위축 증후군은 지적장애, 발달지연, 시신경 위축을 같이 나타내는 질환입니다. 정상 분만 후 아이가 전반적인 근육에 힘이 없고, 발달도 늦으나 다른 검사에서 원인이 나오지 않고 뇌 MRI도 정상입니다. 시신경 검사를 해보면 시신경 위축이 심하며, 색도 잘 구분하지 못합니다. NR2F1 유전자의 이상으로 발생하며, 우성 유전합니다. 잠복안진이 동반되므로 해당 질환이 의심이 되는 환자들은 NR2F1 유전자 검사를 해볼 수 있습니다. 시신경 위축은 진행하지 않으며, 현재 치료법은 없습니다.

'신경안과질환' 카테고리의 다른 글
| 전색맹 (Achromatopsia)에 관하여 (0) | 2016.12.07 |
|---|---|
| 원뿔세포 이영양증이란 무엇인가요? (0) | 2015.07.15 |
| 결절성 경화증 환자의 안과적 소견 (0) | 2015.05.29 |
| 시신경 형성 부전증 (Optic nerve hypoplasia) (4) | 2015.05.16 |